‘Det er vel ikke skiveprolaps vel..?’
Dette er et typisk utsagn fra pasienter som opplever en dårlig korsrygg for aller første gang. Prolaps i ryggen er for mange assosiert med uhelbredelige smerter og utsikter til et liv der ryggen er ødelagt for alltid. Dette er forøvrig ikke sant. Prolaps i ryggen er vanlig og redsel for prolaps har faktisk vist seg å være farligere for deg enn prolapsen i seg selv.
Innhold
Hva er egentlig en skiveprolaps?
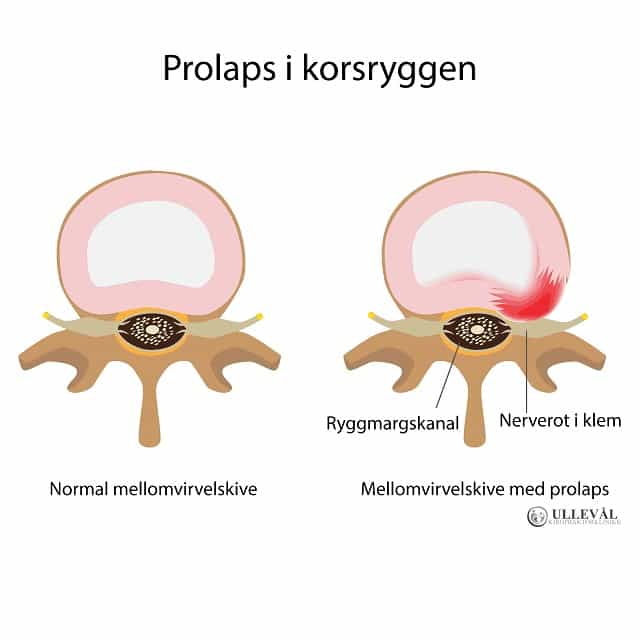
Ryggen består av ryggvirvler og mellomvirvelskiver. Mellomvirvelskivene består av brusk og er oppbygd med en indre myk kjerne og en ytre ring som består av litt hardere materiale. Mellomvirvelskivene er der for at vi skal lettere kunne bøye oss mykt i alle retninger. De er også viktig for støtdemping som oppstår fra bevegelse når vi for eksempel går og løper.
Med bruk av kroppen over tid er det naturlig at muskler, sener og ledd får litt slitasje. Dette skjer også i mellomvirvelskivene. Ved mye slitasje kan man få en liten skade på den ytre harde ringen i mellomvirvelskiven. Dette kan igjen føre til at den myke kjernen begynner å buke utover. Og man får en mellomvirvelskive som buker utenfor selve ryggvirvelen. I enkelte tilfeller er slitasje så betydelig at skiven får en liten rift og det myke materialet renner ut av skiven. Vi graderer prolapsen på grunnlag av hvor stor skade der er på skiven. Der en litt bukende skive er en liten prolaps og en revnet skive er en mer betydelig prolaps. Men hvordan man kan oppleve alle grader av prolaps er svært individuelt.
Hvem blir rammet?
Prolaps oppstår hos de som er i alderen 30-50 år. Mange lurer på hvorfor prolaps, som jo er en slitasjeskade, blir mindre med alderen. Dette forklares med at når vi er unge har alt vev i kroppen god evne til å holde på vannmolekyler. Men etterhvert som vi eldes blir bindingen i vevet i mindre stand til å binde vannmolekyler. Dette går ut over elastisiteten i både muskel- og senevev. I huden kommer det til synlighet i form av rynker. Også mellomvirvelskivene vil bli tørrere og flatere og der er mindre materiale som kan buke i skiven. Dette fører til at vi kanskje blir litt stivere i ryggen, men ryggen blir også mer stabil, og der er mindre sjanse for å utvikle prolapsplager (1).
Hvordan diagnostiseres korsryggsplagen?
Er man bekymret for om man har prolaps bør man få ryggen sin undersøkt av autorisert helsepersonell. Det er som sagt mer farlig for deg å være redd for en prolaps enn prolapsen i seg selv (2). Kiropraktoren er autorisert helsepersonell og har grundig kompetanse i håndtering av denne typen ryggplager.
En standard undersøkelse av rygg der man mistenker prolaps består av en grundig sykehistorie der man går gjennom hvordan plagene dine oppstod, hva som letter dem og hva som forverrer dem. Deretter utfører man en serie ortopediske tester som er designet for å avgjøre sannsynligheten for at du faktisk har prolaps. I tillegg utfører man også tester som går på funksjon av nervene som går ned i bena dine. Dette inkluderer styrketesting, reflekser og testing av følsomhet i huden.
På bakgrunn av dette avgjør man om man trenger å gjøre en billedundersøkelse. Og da er en MR foretrukket modalitet for denne typen plager. Men oftere og oftere diagnostiserer man prolaps på bakgrunn av samtalen og undersøkelsen. Er man i tvil, eller trenger man å vite størrelse på prolapsen, henviser man til en MR undersøkelse.

Hvor vanlig er det egentlig?
Prolaps i ryggen er svært vanlig. Så mange som 30-50% av oss går rundt med prolaps i korsryggen uten å vite om det, eller ha videre plager som følge av det (3).
Når blir det et problem?
Skade i skiven kan være smertefullt i seg selv. Dette fremstår som smerter lokalt i ryggen. Ofte våkner man med en stiv rygg om morgenen som gradvis blir mykere og mindre smertefull med bevegelse. Men dette er også et vanlig symptom for de med ryggplager som ikke kommer fra prolaps.
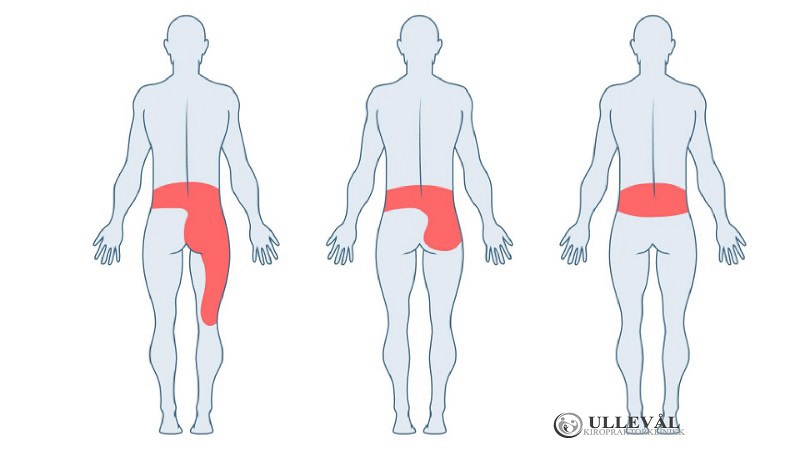
I enkelte tilfeller kan prolapsen buke såpass mye at den legger press på nervene som kommer ut av ryggen på nivået med mellomvirvelskiven. I disse tilfellene kan man oppleve smerter som følge av dette trykket. Disse smertene viser seg da som smerter ned beina og gjerne nedenfor knehase og helt til føtter og tær. Det faktiske utstrålingsmønsteret, altså hvor i beina man har vondt, beror på hvilket nivå i korsryggen prolapsen ligger. Denne typen beinsmerter kaller vi isjalgi som betyr smerter i isjasnerven. Utstrålingssmerter som følge av prolaps er ofte svært ubehagelig.
Når er ryggprolaps farlig?
I enkelte tilfeller kan prolapsen legge så mye press på nervene som passerer ut av ryggen at det går ut over funksjonen til nerven. Man mister følelsen i huda i beina, og man mister kraft. Er dette langvarig kan det være fare for permanent skade på nerven. Denne typen prolaps blir vurdert for operasjon.
I enkelte alvorlige tilfeller kan nervene som går til baken og underlivet bli skadet. I disse tilfellene mister man kontroll over blære og/eller tarmfunksjon og man blir nummen i sete og underliv. Dette er en alvorlig, akutt lidelse og blir alltid operert. Denne typen skade er kjent som cauda equina syndrom og er svært sjeldent. Kun en svært liten andel av av prolapser utvikler seg til denne typen skade (4). Men på grunn av de alvorlige følgene, skal man alltid ta dette på alvor.
Ved operasjon av prolapser fokuserer man på å begrense skaden på skiven og eventuelt fjerne de deler av skiven som buker på nerven.

Hos noen er det mer smertefullt
Vi har allerede sagt at en prolaps trenger ikke lage plager for deg i det hele. Men i de tilfellene hvor en prolaps skaper smerter og plager, kan prolapsen bli et problem.
Når vi har en skade eller smerte i kroppen reagerer vi instinktivt med å beskytte kroppen mot videre skade. En vanlig respons da er at vi slutter å bevege oss. Instinktivt tror man at videre bevegelse fører til videre skade. Men for prolaps stemmer ikke dette. Faktisk har man sett at dersom man slutte å bevege seg, blir smerteplagene man assosierer i forbindelse til prolapsen verre. Man vet også at med bevegelse pumper kroppen blod ut i vevet. Blodet fører med seg næringstoff og fjerner avfallsstoff fra celler i vevet rundt prolapsen. Dette hjelper kroppen i tilhele og reparere skaden selv. Så har man en prolaps, skal man ikke slutte å bevege seg fordi man er redd for at prolapsen skal bli verre.
Med bevegelse mener vi ikke nødvendigvis trening. Korte turer på grus eller i terreng, eller lette mobiliseringsøvelser hjemme på stuegulvet er gode aktiviteter for prolaps. Ofte er det også viktig for god tilheling av prolaps å unngå de aktivitetene som kan ha vert med på å trigge prolapsen i utgangspunktet. For de med yrker med tungt fysisk arbeid kan det være aktuelt med en kort sykmelding. For de som har fått plagene som følge av trening eller inaktivitet, må man avstå fra de aktuelle triggerne inntil prolapsen er blitt bedre.
Der er nå gode retningslinjer for behandling av prolaps hos kiropraktor. Både leddmanipulasjon og bløtvevsbehandling i form av massasje har god effekt og kan være et godt verktøy for de som har plage som følge av prolaps (5).
Prolapspakkeforløp
Når prolapsen har blitt et problem som gir smerter og plager kan det være lurt å søke hjelp.
Norsk Kiropraktorforening i samarbeid med Dansk kiropraktorforening utarbeidet retningslinjer for hvordan man som helsepersonell best skal håndtere og støtte en pasient med prolaps. Man har uhøytidlig kalt disse kliniske retningslinjene for et ‘prolapspakkeforløp’. I et pakkeforløp følger man opp pasienten regelmessig og etter behov. Man holder øye med symptom og man vurderer fortløpende behov for bildediagnostikk eller henvisning til ortoped for vurdering av kirurgisk inngrep. Videre blir pasienten oppfølgt i forhold til behov for sykmelding og rådet til tilpasset aktivitet ettersom forløpet progresserer. Du får tilpasset øvelser og behandling i form av bløtvevsbehandling (massasje) og leddmanipulasjon. Kiropraktoren er også i kommunikasjon med fastlegen din (6).
Vi her på Ullevål Kiropraktorklinikk opplever at pasientene som følger ‘prolapspakkeforløpet’ her hos oss føler seg i trygge hender og synes at dette er et godt støtteapparat i en fase av livet da ryggen trenger litt ekstra omsorg.